La démence peut tous nous concerner

Faits
Actuellement 156'900 personnes souffrent de démence en Suisse. Dans la plupart des cas, il s'agit de la maladie d'Alzheimer. L'âge avancé est le facteur de risque le plus élevé pour contracter la maladie. Dans notre société, l'espérance de vie qui s'allonge sera liée à une forte augmentation de patients atteints de démence. Si nous n'entreprenons rien contre ce développement, le chiffre des personnes concernées doublera au cours des 30 prochaines années, selon des estimations vérifiables.
Source : Alzheimer Suisse
MALADIES NEURODÉGÉNÉRATIVES – Pathologies
Le terme générique «maladies neurodégénératives» rassemble toute une série de pathologies qui provoquent des dommages de plus en plus importants et la perte de cellules nerveuses dans le cerveau humain.
En règle générale, le corps n'est pas en mesure de renouveler des neurones endommagés ou disparus, ce qui peux entraîner un déclin des performances intellectuelles ou des troubles moteurs.
La maladie d'Alzheimer est la maladie neurodégénérative la plus fréquente. Les autres pathologies sont la démence frontotemporale, la démence à corps de Lewy, la maladie de Parkinson, la démence vasculaire et les maladies à prions..
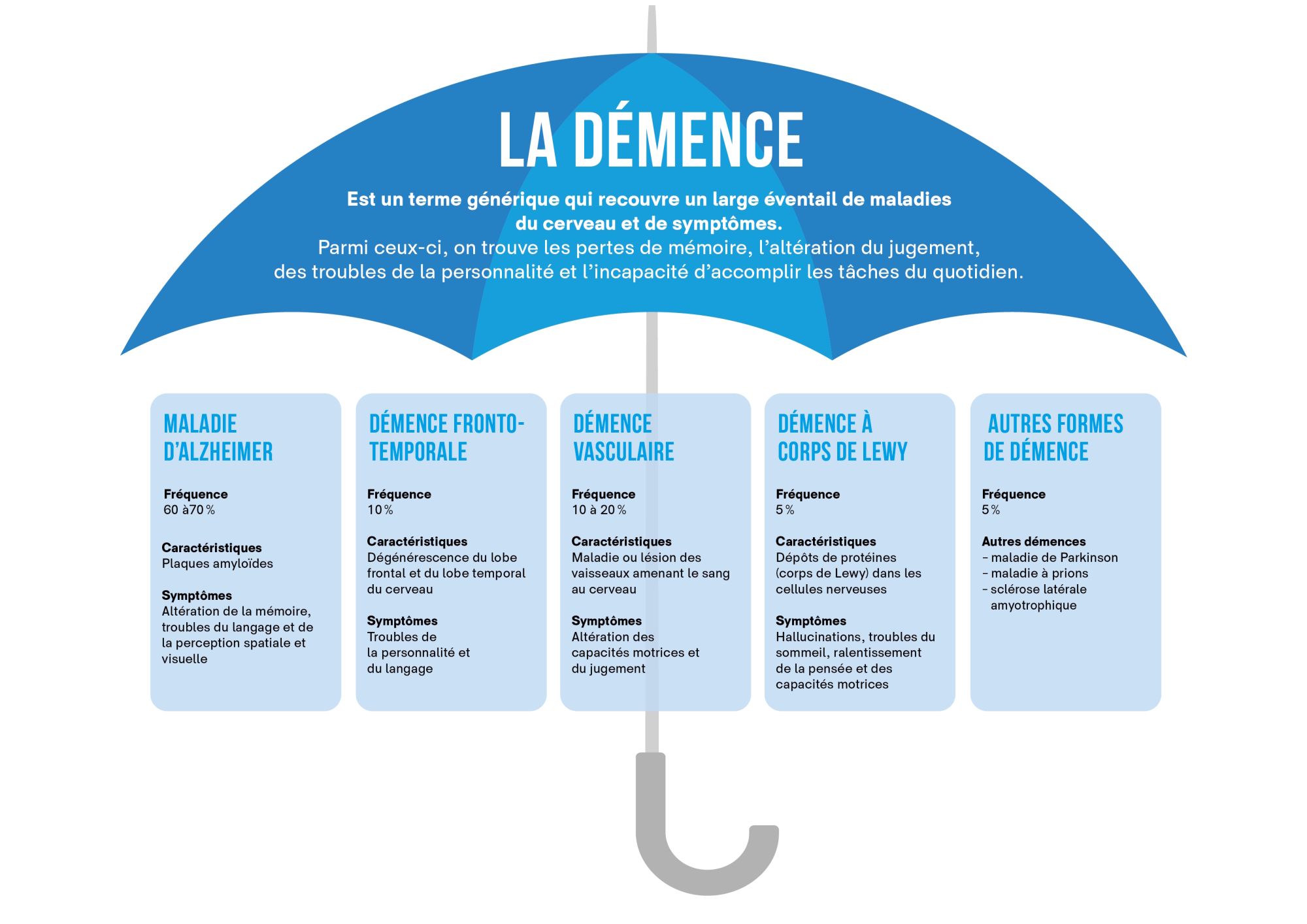
Cette maladie dont la cause est encore inconnue a été découverte par Aloïs Alzheimer qui a été le premier à la décrire en 1906. Elle résulte d’une perte progressive des cellules et des liaisons nerveuses dans le cerveau. Cette perte dont la cause est encore inconnue entraîne un lent déclin de fonctions cognitives aussi importantes que la mémoire, le langage, la planification, l’action et l’orientation. Le risque de contracter la maladie augmente avec l’âge ; environ 20 à 25% des personnes de plus de 85 ans sont touchées par la maladie d’Alzheimer.
La démence fronto-temporale est une forme de démence rare qui se manifeste le plus souvent à l’âge de 50-60 ans. Elle est causée par la mort de neurones cérébraux dans les régions frontale et temporale, qui contrôlent, entre autres, les émotions et le comportement social. S’ensuivent des troubles de la personnalité et des altérations dans le comportement vis-à-vis des autres personnes. Les patients ont de plus en plus de peine à se conformer aux normes sociales et à se comporter de manière convenable. L’apathie, l’irritabilité, l’indélicatesse et la désinhibition sont caractéristiques de leur comportement. Certains patients souffrent de graves troubles du langage. La mémoire ne faiblit de manière considérable et progressive que dans un stade tardif de la maladie.
La démence à corps de Lewy est une maladie neurodégénérative causée par des inclusions caractéristiques dans les neurones cérébraux. Ces dépôts protéiques, appelés corps de Lewy, sont également observés dans le cerveau des patients souffrant de la maladie de Parkinson, mais dans une autre région.
La maladie à corps de Lewy cause un recul progressif des facultés intellectuelles, s’exprimant d’abord dans les capacités de s’orienter, de s’organiser et de s’adapter. Les facultés intellectuelles fluctuent souvent de manière considérable. Parmi les autres symptômes on trouve des hallucinations optiques, des troubles du mouvement se manifestant par une démarche altérée, des troubles du sommeil et des troubles psychiques. Les premiers symptômes de cette maladie incurable apparaissent généralement après l’âge de 60 ans et ressemblent à ceux de la maladie de Parkinson. Cependant, dans la maladie à corps de Lewy, les symptômes de la démence se manifestent avant les troubles de la locomotion.
La maladie de Parkinson doit son nom au médecin anglais James Parkinson qui en a décrit très précisément les symptômes en 1817. Elle se caractérise surtout par un ralentissement et un affaiblissement de tous les mouvements, un raidissement de certains muscles et parfois un léger tremblement des mains et des pieds. A cela s’ajoutent des transformations psychiques telles que des troubles de l’alternance veille-sommeil. La maladie provoque une extinction des cellules nerveuses du cerveau qui ont pour fonction de produire le neurotransmetteur dopamine. La carence en dopamine qui en résulte entraîne des troubles moteurs. La cause de la maladie de Parkinson est encore inconnue. En Suisse, cette maladie touche approximativement 15'000 hommes et femmes. La durée de la maladie de Parkinson et l'âge des patients augmentent la fréquence de la démence parkinsonienne.
La démence vasculaire est la deuxième en ce qui concerne la fréquence. Elle est causée par des troubles de l’irrigation sanguine cérébrale, produisant à leur tour la mort de neurones. Ces troubles de la circulation sont souvent la conséquence d’une attaque cérébrale ou de plusieurs AVC légers et passés inaperçus. Des sténoses des capillaires cérébraux peuvent également être la cause d’un apport insuffisant de sang chargé d’oxygène aux cellules cérébrales.
Les symptômes peuvent apparaître de manière abrupte ou progressive et varient souvent en fonction de la région cérébrale endommagée. Ils se manifestent sous la forme de troubles de l’élocution, le ralentissement de la pensée, des difficultés à planifier et à accomplir des actions, mais aussi par une démarche vacillante, des altérations de la personnalité et une humeur instable. La perte de mémoire n’est pas toujours observée au début de la maladie.
Les démences vasculaires apparaissent généralement à l’âge avancé et peuvent se présenter conjointement avec une démence due à la maladie d’Alzheimer.
La sclérose latérale amyotrophique (SLA), dont la cause est inconnue à l’exception de la forme héréditaire rare, est une dégénérescence progressive des neurones moteurs du cerveau et de la moelle épinière responsables des mouvements musculaires. Il en résulte une paralysie musculaire irréversible du corps entier et finalement même de la musculature respiratoire. La SLA n’a rien à voir avec la sclérose en plaques. Elle frappe environ une ou deux personnes sur 100'000 par année. La maladie commence généralement à un âge compris entre 50 et 70 ans. Il n'existe actuellement pas de traitement. L'espérance de vie moyenne après le diagnostic est d'environ trois à cinq ans.
Les maladies à prions sont des maladies mortelles du cerveau qui devient spongieux suite à une diminution des cellules nerveuses. Des protéines aux formes anormales, appelées prions, sont aujourd’hui considérées comme les agents pathogènes. Contrairement aux virus, aux bactéries et aux champignons, ils ne contiennent pas de matériel génétique. Chez l’être humain, on distingue les maladies génétiques, sporadiques ou contagieuses. La nouvelle variante de la maladie de Creutzfeldt-Jakob est très vraisemblablement due à la consommation de viande de bœuf contaminée par l’ESB. Elle n’a encore jamais été observée en Suisse.
Diagnostic et traitement
Symptômes
Le fait de perdre sa clé de maison ou d'avoir oublié d'acheter du café en ayant fait ses courses ne constitue pas un signe de démence. Cependant, si de nombreux symptômes tels que
- l'oubli,
- des difficultés à planifier et à résoudre des problèmes,
- l'apparition de problèmes lors des tâches quotidiennes,
- des difficultés à trouver ses mots,
- des problèmes d'orientation,
- la perte d'objets,
- des troubles de la perception
apparaissent, il est temps de consulter votre médecin de famille. Car plus une démence est détectée tôt, meilleures sont les chances de la stabiliser.

Premier point de contact: le médecin de famille
Lors d'un entretien, le médecin de famille se fait une idée de la situation.
Un examen physique et des tests laboratoires permettent d'exclure d'autres causes pour ces symptômes. Le médecin peut détecter des symptômes et des changements comportementaux grâce à des tests psychomoteurs et faire la différence entre des troubles de la mémoire normaux liés à l'âge et les prémices d'une démence. Le test de l'horloge et le Mini-Mental State font partie des méthodes connues.
Si les résultats des tests indiquent une démence, le médecin de famille réfère en principe le patient à un spécialiste ou une clinique de la mémoire.

Le rendez-vous avec un spécialiste
Des tests neuropsychologiques donnent des renseignements sur la maladie présente. Des procédés d'imagerie comme la tomodensitométrie (CT), la résonance magnétique nucléaire (IRM) ou encore la lourde tomographie par émission de positons (TEP) permettent au spécialiste d'obtenir d'autant plus de renseignements sur le type de démence.
De plus, des analyses de liquide céphalorachidien permettent de nos jours de détecter des changements dans le liquide rachidien à un stade précoce de la maladie.
Nous soutenons la recherche afin que les scientifiques puissent développer des procédés de diagnostics permettant une détection précoce.

Traitement en cas de diagnostic d'Alzheimer
Aujourd'hui, il n'est pas possible de guérir la maladie d'Alzheimer. Des médicaments destinés aux patients atteints d'Alzheimer peuvent cependant aider à réduire l'avancée de la maladie et à soulager les effets secondaires.
Actuellement, deux groupes de principes actifs sous la forme de médicaments contre la démence sur prescription sont à disposition: les inhibiteurs de l'acétylcholinestérase, en cas d'affection légère à modérée, et la mémantine, en cas d'affection modérée à grave.
En fonction du stade de la maladie, il est important de renforcer les compétences quotidiennes du patient et d'activer ses capacités cognitives et sa mémoire. Pour cela, toute une série de traitements sont à disposition comme l'entrainement cognitif, la physiothérapie ou encore la musicothérapie. Ils permettent d'améliorer le bien-être du patient.
Facteurs de risque

L’âge constitue le principal facteur de risque de démence. La génétique peut par ailleurs jouer un rôle dans le développement de la maladie d’Alzheimer en particulier.
Vous pouvez néanmoins faire beaucoup pour diminuer votre risque personnel de démence en adoptant une bonne hygiène de vie. Pratiquez une activité physique régulière, faites-vous soigner si vous présentez des troubles de la vue ou de l’audition, de l’hypertension artérielle et un taux de cholestérol trop élevé. Selon la commission de la revue The Lancet, un mode de vie actif permettrait en effet de prévenir ou de retarder l’apparition d’une démence de quelque 45 %.
Font notamment partie des 14 facteurs de risque identifiés :
- une perte de l’audition
- un taux de cholestérol élevé
- l’isolement social
- un faible niveau d’instruction
- la dépression
- des traumatismes crâniens
- la pollution atmosphérique
- le manque d’exercice physique
- le diabète de type 2
- une perte de la vision
- le tabagisme
- l’hypertension artérielle
- une forte surcharge pondérale
- l’abus d’alcool
Graphique informatif avec des conseils de prévention
Un style de vie sain réduit les chances de contracter la maladie d'Alzheimer. Il n'est jamais trop tard pour commencer!
- Évitez la cigarette ainsi qu'une consommation d'alcool trop élevée
- Restez attentif(-ve) à votre poids et privilégiez une alimentation équilibrée, riche en légumes
- Intégrez une activité physique dans votre quotidien
- Restez en bonne santé mentale: une activité cérébrale élevée peut réduire le risque
- Entretenez des contacts sociaux
- Améliorez votre résistance au stress et éliminez les facteurs de stress

Un cerveau en pleine forme : exercices physiques pour chacune et chacun
Vous aimeriez bouger plus, mais vous ne savez pas comment vous entraîner ? Nous avons sélectionné pour vous un choix attrayant d’exercices pour développer votre équilibre et votre force. Tous sont conçus de manière à ce que vous puissiez les réaliser chez vous très simplement.
Découvrez les exercices ici.
